|
Новости медицыны
|
|
| Лосев | Дата: Вторник, 11.04.2017, 07:58 | Сообщение # 46 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Sobesednik.ru узнал о стороннем довольно прибыльном медицинском бизнесе Елены Малышевой и других теледокторов.
Теледоктора, которые так охотно дают рекомендации в многочисленных программах о здоровье, делают это не из голого альтруизма. Все они поставили заботу о пациенте на коммерческие рельсы. И зарабатывают на больных, которым сумели внушить доверие через «ящик».
Недавно у Елены Малышевой, которая на «Первом канале» и так вела две программы – «Здоровье» и «Жить здорово», появилась третья. «Дыхание Родины» решает проблемы конкретных людей: больному ставят диагнозы, собирают ради него консилиумы... Но в эфир попадают избранные. А куда обращаться остальным, для которых Малышева и Ко – свет в оконце?
Елена Васильевна подумала и о них. В феврале этого года ООО «Медицинский центр Елены Малышевой» получило лицензию департамента здравоохранения Москвы на осуществление медицинской деятельности и уже в марте открыло в столице первую клинику. Компанией телеведущая владеет на паях с американским бизнесменом украинского происхождения Дмитрием Щигликом (с ним же она раньше учредила ООО «Диета Елены Малышевой» и успешно продает разрекламированные перекусы в пластиковых коробках. – Авт.) и Гульнарой Фарраховой, женой депутата Госдумы Айрата Фаррахова (в прошлом – министр здравоохранения Татарстана, зам. министров здравоохранения и финансов России).
Можно легко предположить, какой вклад в общее дело внес каждый из них. Малышева подарила клинике не только свое имя, репутацию, логотип (он выполнен в виде узнаваемых очертаний ее прически и очков), но и... собственный голос. Это первое, что вы слышите, позвонив в клинику – записанную на автоответчик телеведущую, которая уговаривает прийти к ее специалистам.
Доктора в клинике принимают тоже хорошо знакомые постоянным зрителям программы. Цены на лечение даже по московским меркам кусаются: только первичный осмотр у анестезиолога Марка Гальперина – 10.000 рублей, у гастроэнтеролога Игоря Городокина и оториноларинголога Игоря Бранована – по 15.000 рублей... А стоимость операций – например «по поводу храпа» (так она именуется в прайс-листе) – доходит вообще до 200.000. Соведущие Малышевой берут по-божески: знакомство с неврологом Дмитрием Шубиным обойдется в 7500 рублей, с кардиологом Германом Гандельманом – в 10.000. – Но Герман Шаевич принимает редко, – сообщила сотрудница клиники, которой я позвонила под видом пациента. – На апрель у него уже все забито, запись откроется только в мае. Могу поставить вас в лист ожидания.
– А к Малышевой на прием можно попасть?
– Елена Васильевна принимает, но только после того, как вы посетите специалиста. Он сам проведет вас к ней.
– Обязательно направление или достаточно моей просьбы?
– Все зависит от специфики и сложности проблемы... Но вообще, если вы придете в пятницу, то, скажу вам по секрету, шансы увидеться с ней высоки.
Еще одна клиника телеведущей вскоре может открыться в Санкт-Петербурге. У Малышевой большие амбиции по расширению бизнеса на телепациентах: в начале этого года ее вышеназванное ООО выступило учредителем ООО «Клиники Елены Малышевой», получившего право консультирования по вопросам коммерческой деятельности и управления. Желающим приобрести за 1 млн рублей франшизу (разрешение на пользование брендом) Малышева гарантирует постоянный приток клиентов и продвижение в СМИ. Так что если у вас есть деньги не только на то, чтобы оплатить удар молоточком по коленке, то сам Гиппократ велел попробовать.
Кстати
Ведущий программы «О самом главном» («Россия 1») Александр Мясников, экс-главврач кремлевской больницы,основал клинику собственного имени. Учредителями являются Маргарита Житницкая, известная в телевизионном мире под фамилией Кржижевская (продюсер, владелица компании «М-Продакшн», которая и производит программу «О самом главном»), и Наталия Мясникова – вряд ли просто однофамилица основателя. Другой ведущий «О самом главном» – йоготерапевт Сергей Агапкин – зарабатывает не только на желающих пройти реабилитацию в его сети центров йоги (курс Агапкина-инструктора стоит от 4000 рублей), но и на преподавателях. Он владеет Институтом традиционных систем оздоровления. За переподготовку каждого специалиста Агапкин просит уже 135.000 рублей. Проще всего попасть к ведущей программы «Доктор И...» («ТВ Центр») Ирине Першиной. Ее консультация в Немецком стоматологическом центре в Москве обойдется всего в 2922 рубля.
Источник: http://sobesednik.ru
Жить не грех, а грех не жить.
|
| |
| |
| Putnik | Дата: Среда, 12.04.2017, 08:31 | Сообщение # 47 |
 Admin
Группа: Администраторы
Сообщений: 5041
Репутация: 25
Статус: Offline
| СМИ узнали об идее Минздрава лишить безработных бесплатных полисов ОМС
МОСКВА, 12 апр — РИА Новости. Министерство здравоохранения и Фонд обязательного медицинского страхования (ФОМС) предлагают лишить безработных и самозанятых россиян бесплатных полисов Обязательного медицинского страхования (ОМС), пишет газета "Известия" со ссылкой на доклад Минздрава.
За этими гражданами хотят оставить право только на скорую помощь.
В министерстве здравоохранения газете подтвердили, что разрабатывают поправки в законодательство, и добавили, что это инициатива фонда. В ведомстве также отметили, что документ готовят с учетом предложений ФОМС, Счетной палаты, Совфеда и Госдумы.
Поправки затрагивают группу людей, за которых работодатель не платит страховых взносов. В Минздраве объяснили, что взносы на ОМС работающих застрахованных граждан уплачивает работодатель, а за неработающих застрахованных, в том числе детей, пенсионеров, зарегистрированных безработных и студенты, взносы платят регионы.
При этом некоторые трудоспособные граждане работают без оформления договоров, получают доход, но при этом ничего не платят в социальные фонды. Именно этих людей и коснутся новые поправки, их полисы ОМС признают недействительными.
"Предложенные законопроектом новеллы будут способствовать снижению нагрузки на бюджеты субъектов федерации по уплате страховых взносов на обязательное медицинское страхование неработающего населения", — заявили газете в министерстве.

Лишь тот, кто идет меж времен и миров, может быть назван свободным...
|
| |
| |
| Лосев | Дата: Среда, 17.01.2018, 08:04 | Сообщение # 48 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Гены восстанавливать поврежденный спинной мозг
Гены восстанавливать поврежденный спинной мозгГены, позволяющие миногам восстанавливать поврежденный спинной мозг, нашлись и у людей.
У млекопитающих травма позвоночника с разрывом спинного мозга означает потерю моторных функций, а иногда полный паралич. Некоторым другим позвоночным повезло больше: у миног (Petromyzontiformes), например, сломанный позвоночник самопроизвольно срастается, а нейроны, проходящие через него, восстанавливают связи друг с другом; в результате рыба вновь обретает утерянную подвижность.
Исследователи из нескольких американских университетов решили выяснить, какие белки помогают восстановлению поврежденного позвоночника миноги и какие гены кодируют эти белки. Ученые рассчитывали, что подобные гены найдутся и у человека; несмотря на то, что общий предок человека и миноги жил 550 миллионов лет назад, у нас с рыбами отряда Petromyzontiformes очень схожие нервные системы.
Ученые ломали рыбам спины и в течение периода восстановления (12 недель) брали пробы тканей вокруг места травмы и в мозге рыб, а затем секвенировали РНК, определяя, какие гены экспрессируются в клетках тела миноги во время регенерации тканей.
Выяснилось, что травма активировала ряд генов, обычно малоактивных в нейронах головного мозга и в клетках спинного мозга. Среди них оказались гены, кодирующие те же белки, которые отвечают за восстановление нейронов периферической нервной системы у млекопитающих (Atf3, Jun), а также гены, регулирующие рост аксонов и соединительной ткани.
Часть генов, «включенных» травмой спины, кодирует белки сигнального пути Wnt, регулирующего эмбриональное развитие и дифференцировку стволовых клеток. Введя в кровь миног ингибитор сигнального пути Wnt, ученые замедлили регенерацию спинного мозга и подтвердили, что этот сигнальный путь особенно важен для восстановления разорванных нервных клеток. Сигнальный путь Wnt у миног и у людей практически одинаков – это позволяет надеяться на то, что, изучив регенерацию у миног, ученые смогут предложить новые методы лечения травм спинного мозга у людей.
Исследование опубликовано в журнале Scientific Reports.
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Среда, 07.02.2018, 06:02 | Сообщение # 49 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Счетная палата констатировала развал медицины в России
Материально-техническая база российской системы здравоохранения деградирует, а состояние инфраструктуры в медицинских учреждениях не соответствует современным требованиям.
Об этом в интервью "Ведомостям" сообщила глава Счетной палаты Татьяна Голикова.
По ее словам, износ основных фондов - оборудования и инфраструктуры - в сфере здравоохранения и социального обслуживания населения в среднем по стране превысил 56%. При этом инвестиции в обновление и модернизацию снижаются: за 10 лет их доля в ВВП обвалилась в 2,2 раза: с 2,7% до 1,2%.
"Статистика за 2016 год говорит о том, что у 31% медицинских организаций нет водопровода, у 35,5% - канализации, у 40,5% - центрального отопления", - привела пример Голикова.
Каждый третий рентгеновский аппарат в российских клиниках работает уже больше 10 лет и нуждается в замене. То же касается 24,6% аппаратов УЗИ и 52,7% оборудования для лабораторной диагностики.
"Коэффициент обновления на низком уровне и последние три года снижается. <...> Уменьшаются средства на оборудование, капитальные ремонты, что приводит к несоответствию современным требованиям инфраструктуры", - заявила Голикова.
Сборы с населения, уходящие в Фонд обязательного медицинского страхования, покрывают лишь текущие расходы системы здравоохранения - зарплаты, коммунальные услуги, связь, транспорт, лекарства, оборудование не дороже 100 тысяч рублей. "Все, что стоит дороже 100 тысяч должно финансироваться из бюджета", - сказала Голикова.
В проекте федерального бюджета-2018, принятом Госдумой в ноябре, на здравоохранение заложено 460 млрд рублей - в 11 раз меньше, чем на армию и полицию (5 трлн рублей) и втрое меньше расходов на содержание аппарата чиновников и органов госвласти (1,23 трлн рублей).
По сравнению с прошлым годом медицинские расходы увеличатся всего на 6 млрд рублей, или 1,3%, что меньше даже официальной инфляции, которую Росстат на октябрь оценивал в 2,4%.
По вложениям в человеческий капитал Россия движется в прямо противоположном направлении по сравнению с большинством развитых стран, отмечают эксперты "Центра развития" Высшей школы экономики.
"Так, в период с 2007 по 2015 гг. средняя доля расходов на здравоохранение в бюджетах стран ОЭСР увеличилась с 17 до 18,7%, а в России за тот же период она сократилась с 12,1 до 10,8%. Доля расходов на образование в бюджетах стран ОЭСР в последнее десятилетие сохранялась на уровне около 13%, в то время как в России она снизилась с 11,8 до 9,9%", - приводят данные в ВШЭ.
"Сохранение существующих расходных приоритетов еще больше отдалит Россию от развитых стран и приблизит ее к государствам третьего мира", - предупреждают эксперты.
Жить не грех, а грех не жить.
Сообщение отредактировал Лосев - Среда, 07.02.2018, 06:04 |
| |
| |
| Лосев | Дата: Четверг, 19.04.2018, 06:17 | Сообщение # 50 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Всероссийский побочный эффект от модернизации медицины
Власть с экранов ТВ рисует нам радужные картины, где врачам регулярно увеличивают зарплаты, ядерная медицина бьет рекорды, а роботы-хирурги буквально захватывают операционные!
Но мы с вами ходим в обычные поликлиники, томимся в бесконечных очередях, лежим в обычных больницах, и лечат нас пока тоже не роботы. Так почему же декларируемые «ударные темпы» развития отечественной медицины и пресловутые нанотехнологии до сих пор не были замечены нами, пациентами?
О том, почему российская власть и российский народ оказались в разных реальностях отечественной медицины, — в материале движения Никиты Исаева «Новая Россия» и Института актуальной экономики.
Нарисованные отчеты, далекие от реальности
Недавно Минздрав сообщил радостную весть: в 2017 году смертность в ряде регионов значительно снизилась благодаря успешному лечению самых распространенных заболеваний: онкологии, туберкулеза и болезней сердца. Минздрав выполнил «майские указы», показав успехи на бумаге, но при этом сообщил о росте «иных категорий» заболеваний. То есть если три главных недуга российское здравоохранение побеждать научилось, то вот с другими дело обстоит хуже. От «иных причин», к которым относят заболевания нервной, эндокринной и мочеполовой систем и психические расстройства, люди стали умирать намного чаще: по сравнению с 2016 годом смертность от них увеличилась в 1,7 раза. К тому же Росстат заявил о том, что смертность по-прежнему превалирует над рождаемостью. Число умерших за 2017 год превысило число родившихся на 7,9%.
При этом лидером антирейтинга Минздрава остается Псковская область. Здесь смертность по итогам прошлого года достигла 17,4 случая на 1000 человек. За восемнадцать лет стабильности область «усохла» на 19 процентов: число жителей сократилось с 793 тысяч до 642 тысяч. Псковская область — российский лидер по количеству деревень с населением менее 10 человек и второй регион по количеству деревень в принципе. Вкупе с неразвитой сельской медициной это делает население области отрезанным от услуг здравоохранения. Вся надежда — только на изредка курсирующие мобильные кабинеты.
Псковская область — как живое доказательство того, что брошенное умирать село отлично справляется с этой «задачей». Руководство региона, не имея понимания, как решить проблему, в 2014–2015 годах провело оптимизацию: объединили школы и больницы, соединили волости. Теперь некоторые из них — по 80 километров в диаметре. Как ходят автобусы и в каком состоянии дороги, можно не рассказывать. Срочно вызвать «скорую» часто просто невозможно.
Главным же прикрытием по решению демографического вопроса в Псковской области стал новый перинатальный центр, который должны сдать после 20 апреля. Но что, после этого все кинутся рожать? Или с новым центром придет новый персонал? Уже много лет псковичи смеются, что немало местных стараются рожать в соседней Эстонии — едут в Тарту или Выру, где уровень медицины и обслуживания выше.
Кажется, о победе говорить рановато, не правда ли? Тем более что у медицинских функционеров припасено множество уловок по улучшению статистики: если тяжелобольного не брать в больницу, то он и не подпортит больничную статистику по основным причинам смерти. Даже Центральный НИИ организации и информатизации здравоохранения Минздрава признает, что цифры смертности от заболеваний сердечно-сосудистой системы не соответствуют действительности. По мнению экспертов, «происходит управляемый перенос… в другие классы причин смерти». В отчете — одна причина смерти, а по факту — совсем другая. Зачем так поступать? А для того, чтобы хоть как-то прикрыть развал системы здравоохранения (сейчас больниц меньше, чем в 1932 году). В последние годы Россия стабильно держится на последнем, 55-м месте в рейтинге стран по эффективности системы здравоохранения. Как тут не вспомнить про бесплатную советскую медицину…
«Где деньги, Зин?»
Удивительно, но больниц и поликлиник с каждым годом становится все меньше, расходы на медицину растут (в докризисный 2014 год должны были потратить 3,1 трлн рублей, в 2017 году на эти цели по плану должно было уйти 3,46 трлн, а в 202-м, согласно Основным направлениям бюджетной политики, суммы перевалят за 4 трлн рублей), а основные проблемы (нехватка врачей, медикаментов, оборудования) происходят как раз из-за недостаточного финансирования. Значит, деньги просто не доходят до адресата.
В советское время медицина полностью находилась на бюджетном обеспечении, но в 90-е годы решили добавить немного мотивации врачам и сделать более «справедливую» систему, чтобы больницы и поликлиники получали ровно столько денег, сколько услуг оказали населению. Так появился Фонд обязательного медицинского страхования (ФОМС). Средства ФОМСа — это часть наших зарплат: работодатель отчисляет туда за каждого работника 5,1% от его зарплаты. Потом эти деньги распределяются по регионам, где спецкомиссия выбирает список медуслуг, которые и будут оплачиваться средствами фонда. Только потом деньги идут не напрямую в больницы и поликлиники, а перечисляются страховым медицинским организациям (которые выдают людям полисы). И те уже оплачивают счета лечебниц, если решат, что никаких нарушений не было. Естественно, при этом страховщики берут свою комиссию. Такая многоходовка. Из средств ФОМС получают свои зарплаты и медики. К слову, суммы в Фонде ОМС вертятся немалые: только в 2018 году доходы фонда должны составить 1,9 трлн рублей. А сумма, выделяемая на каждого пациента, увеличится с 8,9 тыс. до 10,8 тыс. рублей.
Однако средств все равно не хватает, чтобы покрыть все расходы: регионы из своих бюджетов тоже выделяют деньги и обеспечивают 47% расходов на медицину. Во всяком случае, должны выделять… Свой вклад вносит и федеральный бюджет, но значительно в меньшей степени. В итоге сложилась совершенно уникальная, не имеющая аналогов в мире система финансирования единой медицины из множества независимых источников с независимым управлением.
Только вот эта уникальность знаменита прежде всего тем, что уж очень благодатна для различных махинаций: большая часть денег, выделяемых на медицину, в нашей стране идет «мимо кассы». Это подтверждают отчеты Счетной палаты и Генпрокуратуры. В Счетной палате, например, заявили, что регионы в 2017 году направили в медучреждения только 57% от необходимой суммы. А Генпрокуратура, проверив Фонд обязательного медицинского страхования, фактически подтвердила, что отрасль здравоохранения является одной из самых коррумпированных в стране. Руководители фонда покупали за счет бюджетных денег квартиры и выписывали себе премии. И мы еще удивляемся, почему пациенты не могут получить качественные медицинские услуги по полису ОМС, а многие больницы не могут выбраться из огромных долгов?..
Теоретически осуществлять контроль за всеми этими стремительными и мощными денежными потоками должны Министерство здравоохранения и его подразделения на местах. Областные же минздравы отчитываются о работе подразделений ФОМС в первую очередь перед губернаторами и правительством. Снова неоднозначная ситуация. К тому же пока мы наблюдаем, что главы регионов не очень-то интересуются состоянием медицины.
Что и подтверждают резонансные случаи в провинции. Вот только самые яркие из них.
В Омске не хватает денег на врачей. В области 459 человек бесплатно выполняют функции фельдшеров скорой помощи. Медицина в малых населенных пунктах держится исключительно на энтузиазме добровольцев, которые не всегда обладают достаточными знаниями. Жалуетесь, что долго в очереди к участковому приходится сидеть? Так знайте: в деревне Тамбовке первым на помощь приходит не врач, а… почтальон! Единственное, что сделали региональные власти, — это выдали добровольцам аптечки, тонометры, и мобильные телефоны. Вот и вся медицина. Такими темпами трактористы скоро оперировать начнут… Хочется верить, что первыми к ним на операционный стол лягут представители местной власти.
Хватает проблем в медицине и на Дальнем Востоке. Например, пациенты тубдиспансера Хабаровска жалуются на то, что им приходится самим выносить мертвые тела товарищей из палат. Врачи буквально вынуждают их это делать. Опять же — заинтересованности в работе из-за низкой оплаты никакой нет, и медикам приходится выражать свое неудовлетворение любыми возможными способами. Однако совсем оставить людей без помощи врачи не способны. Состояние медицины в крае вряд ли добавит «плюсы в карму» и без того находящемуся «на карандаше» у федерального центра губернатору Вячеславу Шпорту.
Недавно оскандалился Калининград — массовыми жалобами на отсутствие лекарств в онкологических центрах. На этот раз дело не в отсутствии денег. Причина может быть в том, что калининградский минздрав не озаботился вовремя закупками лекарств: дотянул до последнего и попал под действие нового Закона о закупках с более длительными процедурами. Складывается впечатление, что губернатор Антон Алиханов старается скрыть истинную причину: в заявлении правительства области проблема признается, но от озвучивания истинной причины власти стараются уклониться.
Не ждут ничего хорошего больше от властей и медицины и жители Иркутской области, где депутаты Иркутского заксобрания собрали 156 жалоб на нехватку лекарств или замену их на менее эффективные аналоги. Но некачественные аналоги — это еще цветочки. В бюджете Иркутской области на 2018 год вообще не заложены расходы на диагностику и лечение ВИЧ. Заметьте: область находится на третьем месте в России по заболеваемости, на учете в СПИД-центре стоит 35 тыс. человек. При этом председатель правительства области Руслан Болотов, выдвинутый на пост губернатором Сергеем Левченко, надеется изыскать деньги за счет экономии в течение года. А если не появятся свободные и ненужные деньги?
Вопреки официальной радужной картине, все чаще россияне жалуются на недоступность медицины.
В городе Кинешме Ивановской области сотрудники Станции скорой помощи уже потеряли надежду найти отклик у руководства и региональных властей: зарплаты водителей «скорой помощи» — 12 тыс. рублей, фельдшеров (которые ездят поодиночке вопреки правилам) — 15 тыс. рублей. Плюс изношенный автопарк. В результате при норме в 9 бригад по городу курсируют только 6–7. И те до конца не укомплектованы. В результате врачи не успевают на вызовы, вызывая раздражение жителей, которые даже нападают на медиков. Врио губернатора Станислав Воскресенский проблему скорой помощи как будто игнорирует. За время его управления не произошло никаких изменений
Антинародная модернизация
«Денег нет» — уже типичный ответ на любую претензию жителей. Но когда деньги есть, то чиновники стараются отметиться причастностью к модернизации: пока они отчитываются об установке в больницы суперсовременного оборудования, в Челябинске пациенты вынуждены приходить со своими ртутными термометрами и бинтами. Увы, дорогостоящие аппараты не позволяют удовлетворить простейшие нужды пациентов.
Видно, как «модернизировали и оптимизировали» больницы в Марий Эл. 4 апреля, из-за того, что врачи в поселке Оршанка долго не могли скоординировать свои действия, а свободной «скорой» и вовсе не нашлось, скончалась 8-летняя девочка. Она не дожила до приема у врачей в республиканской столице.
Похожая ситуация произошла и в Удмуртии. Женщину сначала гоняли по врачам, а потом лечили не от того заболевания. В итоге из-за того, что врачи заняты бюрократией, а не лечением, пациентка умерла, а врач пошел под суд.
А что Бречалов? Губернатор требует от врачей не доводить ситуацию в больницах до того, чтобы ему приходилось вмешиваться. Красиво! И уровень контроля, как говорится, налицо. Ну что можно сделать с губернаторами, которые привыкли работать только в «ручном режиме»? Пока в ситуацию не вмешается президент, как это было с онкобольной Дарьей Стариковой из Апатитов (Мурманская область), ни губернатор Марина Ковтун, ни Минздрав не пошевелят даже пальцем.
В Самарской области другая напасть: Минздрав уличил местную медицину в недобросовестной статистике и искусственном улучшении показателей путем приписок. То есть реальная смертность от болезней не совпадает с декларируемыми показателями. Не удивительно, что приходится идти на такие меры: в регионе находятся 12 медицинских объектов в стадии незавершенного строительства. Губернатор Азаров озаботился этим вопросом, но все равно не обещает завершения строительства. Все будет зависеть от того, заинтересуют ли объекты инвесторов. Это значит, что ставка делается на платную медицину.
Не лучшим образом отразились оптимизирующие реформы и на культурной столице нашей Родины. В Санкт-Петербурге из-за сокращения коечного фонда пациенты спят на матрасах, брошенных прямо на холодный пол. Предварительно, правда, врачи берут с них расписку о том, что люди согласны на такие условия. Люди-то, конечно, согласны, деваться некуда, а больница сразу снимает с себя все претензии.
«Без вины виноватые» врачи
Врачи стараются как могут и выкладываются на все 100–150%, а некоторые и на 200% (каждый пятый врач работает на полторы, а каждый десятый — на две ставки). И это не считая неформальных, но часто обязательных переработок. Лишь бы сохранить прежний заработок. Иногда медики вынуждены сами покупать недостающие лекарства… У врачей есть нормативы по времени приема больных: от 7 до 20 минут на одного больного в зависимости от специализации, за это время необходимо заполнить кучу бумаг для страховых компаний, оплачивающих их труд. О каком качестве оказания помощи тут может быть речь? А ведь многие из этих проблем можно было бы ликвидировать, вернув больницам полноценное запланированное финансирование.
Пациенты и врачи скованы одной цепью. Врача не устраивает маленькая зарплата, он начинает работать спустя рукава. В итоге страдает пациент. Но губернаторам это невдомек — большинство из них самоустранились от решения проблем, коих скопилось уже вагон и маленькая тележка.
Комментирует директор Института актуальной экономики, лидер движения «Новая Россия» Никита ИСАЕВ:
— В России попросту отсутствует система контроля за денежными потоками в сфере здравоохранения как таковая. До больниц доходят крохи выделенных средств, губернаторы, как видим, массово от проблем дистанцировались. Подобной разрозненной и неконтролируемой системы здравоохранения нет ни в одной развитой стране. В США, например, все держится на добровольных медицинских страховках, а в Германии — на обязательном страховании, но, в отличие от США, с едиными тарифами. Канадцы имеют право получить медицинскую страховку, покрывающую даже стоимость лекарств, но отдельно платить за нее не требуется: все необходимые средства удерживаются с налогов. Так же — и в Великобритании: для получения медицинской помощи достаточно просто встать на учет у местного терапевта. Все медицинские расходы покрывает бюджет, подпитываемый налоговыми поступлениями. Все страны смогли определиться с системой финансирования: либо страховка, либо бюджет. Только у нас по-прежнему какой-то кисель.
Поэтому для начала необходимо разработать систему контроля, которая сможет упорядочить распределение средств из ФОМС и других источников. Эта мера должна стать переходным этапом к однопоточному финансированию. И никаких посредников между ними в виде бесполезных страховых компаний, съедающих порядка 30 млрд рублей в год! К тому же больницы и прочие медучреждения должны быть избавлены от непрофильных обязанностей: врач должен лечить пациента, а не разгребать
http://www.mk.ru
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Суббота, 07.07.2018, 12:40 | Сообщение # 51 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Правительство: в регионах РФ не хватает средств на бесплатную медицинскую помощь
Вице-премьер РФ Татьяна Голикова заявила, что в 2018 году дефицит территориальных программ госгарантий в оказании медицинской помощи составляет 65,85 млрд рублей, сообщает «Российская газета». В некоторых регионах страны власти выделяют на медицину значительно меньше средств, чем положено по закону.
По словам Голиковой, в 2018 году в 44 регионах в территориальных программах подушевые нормативы финансирования здравоохранения и нормативы финансовых затрат на единицу объема конкретного вида медицинской помощи были ниже средних федеральных нормативов. Она также отметила, что в республике Марий Эл, Дагестане, Ингушетии, Астраханской, Калининградской и Тамбовской областях были утверждены нормативы в размере ниже 1600 рублей, что является прямым нарушением закона.
Татьяна Голикова признала, что в 2018 году дефицит территориальных программ государственных гарантий в оказании медицинской помощи составляет 65,85 млрд рублей. Она также проинформировала, что объем финансирования национального проекта по здравоохранению, рассчитанного на 6 лет, предварительно оценивается в сумму, превышающую 1,5 триллиона рублей.
Ранее мы сообщали, что в докладе Центра стратегических разработок, посвященном перспективам развития медицины в России, нет каких-либо идей и предложений, которые можно было бы назвать реформой здравоохранения. Не предвидится и существенного увеличения финансирования: расходы на медицину с 3,55% ВВП в 2018 году к 2024 году, по прогнозам, вырастут лишь до 3,99%.
Мы также писали о докладе консалтинговой компании Boston Consulting group, который продемонстрировал, что эффективность здравоохранения в России заметно ниже, чем в развитых странах мира и даже в некоторых развивающихся странах. В России выделяется на здравоохранения 3,5% ВВП – значительно меньше, чем в развитых странах мира, при этом около трети этих средств тратится неэффективно.
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Понедельник, 24.09.2018, 08:25 | Сообщение # 52 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Российские ученые научились восстанавливать поврежденные нервы
Ученые из России и Тайваня разработали метод генной терапии, позволяющий восстанавливать периферические нервы, поврежденные в результате травм или неправильно проведенных операций, сообщается на сайте МГУ. Регенерации поврежденных нервов им удалось достичь с помощью гена, который отвечает за рост клеток печени.
Повреждение периферических нервов – достаточно распространенная проблема в клинической практике. Так,примеру, около 20% переломов костей сопровождается травмами периферических нервов. Повреждение нервных стволов нередко происходит вследствие ранения конечностей или во время хирургических операций. При этом повреждение периферических нервов не только вызывает боль и дискомфорт у пациента, но и может привести к развитию парезов и параличей, вплоть до полной потери контроля над конечностью.
Специалисты из МГУ и их коллеги из Тайваня предложили решение проблемы повреждения периферических нервов. Для этого они использовали ген, отвечающий за регенерацию клеток печени – фактор роста гепатоцитов (hepatocyte growth factor, HGF). «Мы впервые установили эффективность генной терапии с помощью фактора роста гепатоцитов человека для лечения механической травмы нерва. Разработанный подход относится к области генной терапии – постоянно развивающейся области биомедицины, которая в мире получает все большее распространение в клинике», – рассказал один из авторов исследования, заведующий лабораторией генно-клеточной терапии Института регенеративной медицины МГУ Павел Макаревич.
Авторы исследования считают, что полученные в ходе его проведения результаты после доклинической оценки безопасности препарата позволят приступить к клиническим испытаниям. Новый метод генной терапии будет использован в лечении пациентов, получивших травмы периферических нервов.
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Четверг, 04.10.2018, 04:22 | Сообщение # 53 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Скорая помощь будет работать по-новому
Вступил в силу приказ Минздрава о внесении изменений в Порядок оказания скорой, в том числе скорой специализированной, медицинской помощи. Теперь бригада скорой помощи будет доставлять больного не в ближайшее медицинское учреждение, а туда, где ему может быть оказана специализированная медицинская помощь.
В приказе Минздрава указано, что бригада скорой помощи должна доставить больного «до места расположения медицинской организации, оказывающей медицинскую помощь в соответствии с порядками оказания медицинской помощи по отдельным ее видам, профилям, заболеваниям или состояниям (группам заболеваний или состояний)».
Если возникнет необходимость в срочной эвакуации с места происшествия или места нахождения пациента (вне медицинской организации) медицинский работник выездной бригады скорой медицинской помощи может запросить санитарно-авиационную эвакуацию в медицинскую организацию, оказывающую медицинскую помощь с учетом клинических рекомендаций (протоколов лечения). «Санитарно-авиационная эвакуация проводится воздушным судном (вертолетом, самолетом), оснащенным медицинским модулем. Готовность воздушного судна к осуществлению полета в целях оказания скорой специализированной медицинской помощи не должна превышать одного часа в теплый период года, двух часов – в холодный период», – говорится в приказе Минздрава.
Приказ Минздрава о внесении изменений в Порядок оказания скорой медицинской помощи вступает в силу 1 октября 2018 года.
Жить не грех, а грех не жить.
|
| |
| |
| Putnik | Дата: Среда, 07.08.2019, 12:23 | Сообщение # 54 |
 Admin
Группа: Администраторы
Сообщений: 5041
Репутация: 25
Статус: Offline
| «Ъ»: четверть госзакупок жизненно важных лекарств сорвана
Аналитическая компании Headway проинформировала о том, что срывы госзакупок жизненно важных лекарств в первой половине этого года приобрели масштабный характер. Об этом пишет «Коммерсантъ».
Согласно представленным данным, количество госзакупок, которые не состоялись, выросли с 31,8 тыс. до 60,8 тыс., т.е. практически в два раза. Таким образом было сорвано более четверти тендеров. Суммарный объем сорванных аукционов увеличился на 52%, достигнув 39,7 млрд руб.
Уточняется, что такая ситуация связана с новой методикой Минздрава по формированию максимальной цены контракта при госзакупках. Для производителей она оказалась неприбыльной, поэтому они массово приняли решение не участвовать в тендерах. Большая часть тендеров была сорвана в регионах страны из-за отсутствия заявок.
Ранее сообщалось, что поставки трех японских препаратов, входящих в список жизненно важных лекарств, с мая этого года прекратятся в Россию.
Источник: gazeta.ru
Лишь тот, кто идет меж времен и миров, может быть назван свободным...
|
| |
| |
| Лосев | Дата: Четверг, 08.08.2019, 09:23 | Сообщение # 55 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Цитата Putnik (  ) Для производителей она оказалась неприбыльной
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Пятница, 16.08.2019, 07:34 | Сообщение # 56 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Исследование: половина населения России испытывает сложности с приобретением лекарств
Пациентский опрос «Качество и доступность лекарственных средств – 2019», проведенный Национальным НИИ общественного здоровья им. Н.А. Семашко и межотраслевым объединением «Фармпробег», показал, что почти половина россиян – 49% – испытывает сложности с приобретением лекарств, сообщает «Медвестник». 89% участников исследования считает, что в стране необходимо менять систему льготного лекарственного обеспечения.
Исследование, в котором приняло участие 1237 жителей разных регионов РФ, показало, что среди тех участников опроса, которые испытывают сложности с приобретением лекарств, наиболее частыми причинами этого являются финансовые проблемы и наличием лекарств в российских аптеках. У 55% из них на приобретение лекарств просто нет денег, 38% сталкивается с отсутствием нужных лекарственных препаратов. 5% респондентов ответили, что не могут приобрести лекарства из-за отсутствия аптек в месте их проживания.
Две трети участников опроса (66%) столкнулись с проблемой качества приобретаемых лекарств. Из-за снижения качества отечественных препаратов большинство россиян (56%) отдает предпочтение импортным препаратам, тогда как отечественным доверяет лишь около четверти (26%) участников опроса. Как отмечают авторы исследования, за последние 5 лет число россиян, предпочитающих импортные препараты отечественным, выросло на 40%.
Проведенный опрос также выявил серьезные недостатки в системе льготного лекарственного обеспечения. Причем было отмечено значительное увеличение числа россиян, неудовлетворенных предоставлением льготных лекарств, по сравнению с 2013-2014 г.г. Наиболее значимыми проблемами системы льготного лекарственного обеспечения участники опроса назвали:
выдача заменяющих препаратов – 29% (в 2013-2014 г.г. – 5%);
отсутствие лекарств в аптеках – 21% (в 2013-2014 г.г. – 32%);
необходимость постоянно ходить за рецептом к врачу – 19% (в 2013-2014 г.г. – 7%).
Как результат – 89% участников исследования считает, что в стране необходимо менять систему льготного лекарственного обеспечения. В 2013-2014 г.г. эта цифра составляла 57%.
«Проблему лекарственного обеспечения нельзя сводить только к обеспечению лекарственными средствами льготной категории граждан, – отметил научный руководитель ФГБНУ "Национальный НИИ общественного здоровья им. Н.А. Семашко" академик Рамил Хабриев. – Эта проблематика гораздо шире, и прошедшее пациентское исследование показало всю остроту этого вопроса: 10-15% имеющих льготы – лишь верхушка айсберга, большинство россиян нуждаются в лекарствах на этапе амбулаторного лечения. Важно покрывать абсолютно все потребности наших граждан и создавать все условия для доступности препаратов».
Ранее мы сообщали, что территориальные органы Росздравнадзора в первом квартале 2019 года провели проверки, в ходе которых в 16 регионах РФ были выявлены грубые нарушения в обеспечении граждан льготными лекарствами. Эти проверки были назначены после обращений граждан с жалобами на нарушение их прав и законных интересов при обеспечении льготными лекарствами.
Мы также писали о том, что за 2018 год у россиян пропало более 900 тыс. льготных рецептов из-за отсутствия лекарств в аптеках. В 2018 году количество неотоваренных льготных рецептов по состоянию на конец ноября составило более 900 тысяч. Ведущий научный сотрудник ФГБУ «Национальный НИИ общественного здоровья им. Н.А. Семашко» Елена Тельнова отметила, что фактически количество льготников, не получающих положенных им по закону лекарств, значительно выше, так как существует еще одна проблема – многочисленные отказы в выдаче рецепта.
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Суббота, 07.09.2019, 06:33 | Сообщение # 57 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| В России началась катастрофа с лекарствами
Почему они исчезают из аптек и больниц
Российский рынок массово покидают лекарства. Эксперты уже составили список, в котором примерно 700 позиций, — этих препаратов у нас больше нет. Среди них жизненно необходимые и не очень, дорогие и дешевые, простые и высокотехнологичные...
Источник-
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Воскресенье, 10.11.2019, 09:23 | Сообщение # 58 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Полиэтиленгликоль восстановит спинной мозг
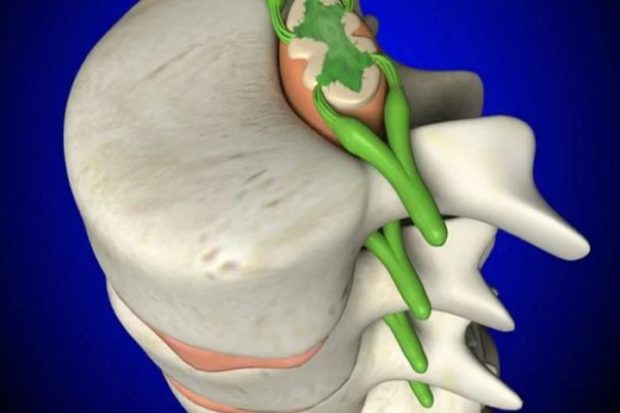
Изобретение китайских врачей поставит на ноги людей с самыми тяжелыми травмами.До сегодняшнего дня не существовало действенных методик по восстановления повреждений спинного мозга. Все больные, имевшие повреждения спинного мозга были обречены на постоянную тяжелую нетрудоспособность, но китайские врачи нашли выход.Главная проблема в восстановлении спинного мозга связана с спецификой регенеративных возможностей данного органа. В процессе заживления, в спинном мозге млекопитающих, в том числе человека, в большом количестве образуются кисты и рубцы, которые препятствуют передаче восходящих и нисходящих нервных импульсов. Именно поэтому больные, перенесшие травмы позвоночника частично или полностью парализованы.
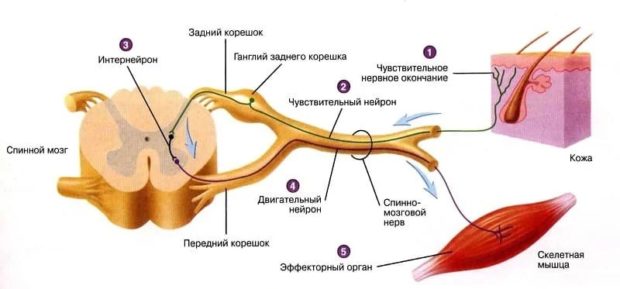
Строение спинного мозга
Последние 40 лет врачами в разных странах было разработано несколько стратегий, направленных на восстановление тканей. Проведены сотни экспериментов, но никаких значительных результатов получено не было. Перспективным направлением в лечении подобных травм стало восстановление тканей с использованием клеточных трансплантатов. Но полного восстановления получить не удавалось, даже в случае частичного повреждения спинного мозга.
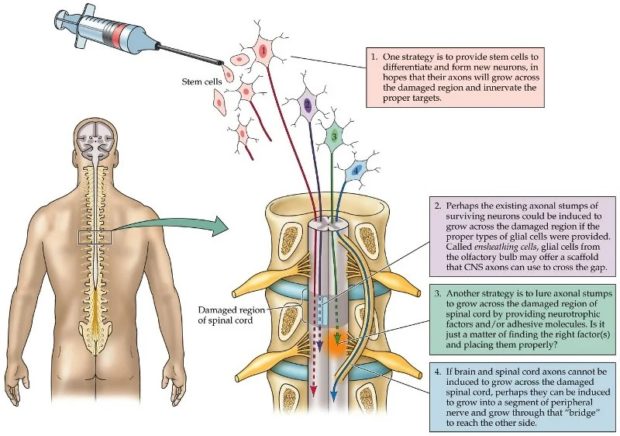
Технология клеточной трансплантации
Группа врачей Xiaoping Ren, C-Yoon Kim, Sergio Canavero из Харбинского медицинского университета предложили свою методику восстановления спинного мозга при травмах. Ученые предложили в поврежденные участки вводить специальный состав (фузоген) который препятствует появлению в нервных волокнах кист и рубцов, более быстрому заживлению раны и восстановлению, в последствии, двигательных функций.
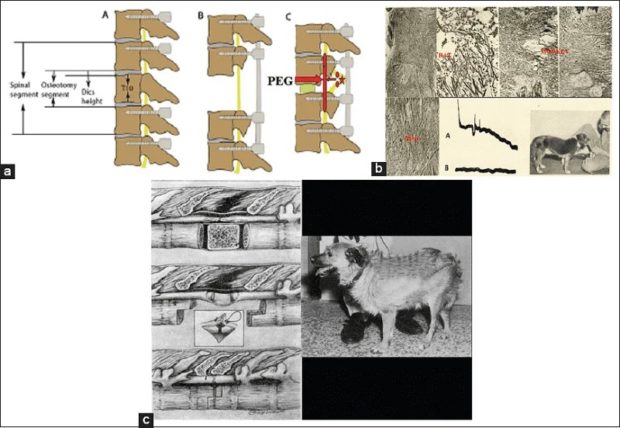
Использование фузогена для сращивания нервов
В качестве основы для фузогена был использован модифицированный полиэтиленгликоль с добавлением волокон графена в результате получилось вещество, улучшающее передачу нервных импульсов, кроме этого вещество получилось относительно недорогим, стабильным, нетоксичным, полностью биосовместимым и водорастворимым, иммунологически инертным. Эксперименты на животных дали очень хорошие результаты по сравнению с контрольными группами. Китайские ученые готовятся к проведению клинических экспериментов на людях.Использование данной технологии открывают широкие возможности и для трансплантации различных органов, в основе работы которых сложные нервные системы, в том числе появляется возможность трансплантация головы.
https://zen.yandex.ru/
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Вторник, 26.11.2019, 08:20 | Сообщение # 59 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Спинраза, кто оплатит пациентам лечение?
Спинраза, кто оплатит пациентам лечение?В России впервые зарегистрировали препарат для лечения СМА. Но кто оплатит пациентам многомиллионное лечение?
В августе 2019 года в России зарегистрировали препарат нусинерсен («Спинраза»), который способен остановить прогрессирование спинальной мышечной атрофии (СМА), а в некоторых случаях и улучшить состояние людей с этим заболеванием. До этого на территории РФ не было ни одного зарегистрированного препарата для лечения СМА.
Как получить лечение и кто будет оплачивать препарат стоимостью около 20 миллионов рублей в год, «Такие дела» узнали на ежегодной конференции по вопросам помощи пациентам со спинальной мышечной атрофией, которую проводит фонд «Семьи СМА».
Программа раннего доступа
Спинальная мышечная атрофия — редкое генетическое заболевание, при котором поражается область нервной системы, отвечающая за контроль движений скелетных мышц. Заболевание считается жизнеугрожающим, потому что влияет на продолжительность и качество жизни. Состояние пациента со временем неизбежно ухудшается: нарастают симптомы и развиваются осложнения.
Носителем СМА является каждый 40-й человек в мире. Российский реестр пациентов с этим заболеванием, по данным на апрель 2019 года, насчитывает 825 человек, из них 675 детей и подростков до 18 лет и 150 взрослых.
В 2016 году международная корпорация «Биоген», разработчик «Спинразы», приняла решение стать спонсором гуманитарной программы раннего доступа к терапии пациентов с младенческой формой СМА — самой тяжелой формой заболевания (СМА первого типа. — Прим. ТД). С помощью этой программы лечение получили более 750 пациентов в 29 странах мира.
В России в программу раннего доступа попали 40 детей, первый раз им ввели препарат 1 июля 2019 года. Программа рассчитана на один год, дальше пожизненное лечение этих пациентов должно быть осуществлено за счет средств государства.
Трехлетний Марк смог получить лечение «Спинразой» по программе раннего доступа. Евгения, мама мальчика, уверена, что препарат эффективный: «Прошло всего два месяца после начала терапии, но уже виден ощутимый результат: у сына улучшилось дыхание, увеличилась сила рук, он стал собранней. Обратной дороги для нас нет — прерывать лечение нельзя».
Обратной дороги для нас нет — прерывать лечение нельзя
Невролог ФГАУ «НМИЦ здоровья детей» Минздрава Людмила Кузенкова считает, что для того, чтобы обеспечить непрерывность терапии, дальнейшее лечение этих детей должно быть осуществлено на государственном уровне. «Например, больные мукополисахаридозом (группа генетических болезней накопления. — Прим. ТД) девять лет получали лечение, обеспеченное региональным бюджетом. Тогда было много сложностей, и, только когда год назад их перевели на федеральный уровень, доступ к терапии упростился».
Кто будет платить за лечение?
В августе 2019 года препарат «Спинраза» зарегистрировали в России. Однако, как отмечает руководитель фонда «Семьи СМА» Ольга Германенко, пока нет понимания схемы действий: каким образом пациенты могут беспрепятственно и своевременно получать препарат, как будет организована маршрутизация, финансирование.
«По факту инвалидности пациенты со СМА на основании 890-го постановления имеют право по жизненным показаниям получать этот препарат, но источник финансирования в этом случае — субъект, то есть финансовая нагрузка ляжет на региональные минздравы, — объясняет Ольга Германенко. — Понятно, что изыскать большие средства для лечения этих больных будет довольно проблематично. Но это не значит, что финансовые проблемы региона или государства, а также стоимость терапии должны препятствовать получению пациентом жизненно необходимых лекарств».
Семья Геворгян живет в Воронеже. Мария была на шестом месяце беременности, когда старшей дочке поставили диагноз «СМА второго типа». Марии сделали пренатальную диагностику и выяснилось, что и у второй дочери то же генетическое заболевание. Прервать беременность родители не захотели.
«Мы не смогли убить своего ребенка, но и лечить дочку мы не можем. Ей уже три года, заметен явный регресс. Сейчас у обеих девочек примерно одинаковое физическое состояние: не ходят, не стоят, только могут недолго сидеть без поддержки и ручки пока поднимают на уровень головы, — рассказывает Мария Геворгян. — Страшно думать, что мы теряем время, но как получить терапию — мы не знаем».
Страшно думать, что мы теряем время, но как получить терапию — мы не знаем
Пока коммерческая стоимость зарегистрированного препарата не определена, но если взять расчетную цену, усредненную по Европе и США, то это порядка 20 миллионов рублей на год на одного пациента. Федеральные научные учреждения готовы проводить процедуру для пациентов — инъекция вводится методом спинномозговой пункции, — но закупать препараты они не могут. Для благотворительных фондов это тоже неподъемная задача.
«В настоящее время этот препарат внесен в государственный реестр лекарственных средств, и теперь стоит не менее сложная задача — обеспечить доступность лечения всех нуждающихся в нашей стране людей. С учетом высокой стоимости лечения этот вопрос требует особого подхода», — признает уполномоченный при президенте РФ по правам ребенка Анна Кузнецова.
По словам омбудсмена, источники финансирования до сих пор не определены, но в Минздрав России направлено обращение с просьбой выделить средства на закупку препарата именно из федерального бюджета.
Фонд «Семьи СМА» пытается добиться, чтобы «Спинразу» включили в перечень закупаемых за счет федерального бюджета препаратов для лечения жизнеугрожающих орфанных заболеваний «12 нозологий». Но нет четкого понимания, кто в конечном счете принимает решение о добавлении той или иной нозологии в федеральные программы по закупке лекарств для людей с орфанными заболеваниями, говорит Ольга Германенко.
«Не понимая, в какую дверь тебе надо зайти, ты будешь стучаться во все, что мы сейчас и пытаемся делать — стучимся во все двери, авось нам попадается именно та дверь, в которую мы сможем зайти и решить наш вопрос, — рассказывает Ольга Германенко. — Страшно, если с СМА будет такая же волокита, как, например, с болезнью Помпе: четыре года есть терапия, а болезни нет ни в одном перечне».
По мнению Германенко, вопрос должен решаться централизованно: Госдумой, Минздравом, Минфином, Советом Федерации, с привлечением профессионального и пациентского сообществ, экспертов в области организации здравоохранения. К тому же скоро на рынок выйдут еще два препарата для лечения СМА: «Ридисплам» и «Бранаплам». Если сегодня не решить проблему с обеспечением «Спинразой», в будущем придется решать проблему с обеспечением уже тремя препаратами, отмечает глава фонда. Без привлечения внимания общественности и активности пациентского сообщества вряд ли этот процесс получится ускорить.
Спасти сотни детских жизней
Массовой проверки на СМА сейчас в России нет. Чаще всего о носительстве гена с мутацией родители узнают уже после того, как у их ребенка проявились явные симптомы болезни. Добиться хорошей эффективности терапии можно только в том случае, если начало лечения проводить на ранней стадии заболевания, до появления симптомов. Возникает вопрос, как выявить таких пациентов.
«Лучший подход — это включение СМА в массовый скрининг новорожденных, — считает заведующая лабораторией Медико-генетического научного центра Екатерина Захарова. — Если начинать лечить СМА и другие редкие болезни на доклинической стадии, что реально только после проведения скрининга новорожденных на эти заболевания, мы сможем спасти сотни детских жизней».
В Бельгии такой скрининг проводится, его стоимость — 3,5–4 евро на одного новорожденного. Как сообщил детский невролог Лоран Серве (Laurent Servais), глава отдела клинических испытаний и баз данных Института миологии при парижском госпитале La Pitié Salpêtrière, профессор университетов Оксфорда и Льежа (Бельгия), один ребенок с СМА выявляется примерно на семь тысяч новорожденных. Это значит, что выявление одного пациента без выраженных симптомов стоит примерно 20 тысяч евро, при этом жизнь с инвалидностью, различные процедуры и реабилитация обходятся государству примерно в 5 миллионов евро.
«Не инвестировав 20 тысяч евро, придется платить 5 миллионов. Это самое правильное — проводить скрининг новорожденных. Но только в случае, если государство намерено лечить таких больных, потому что самый дешевый путь — это ничего не делать, и тогда пациенты просто умирают», — добавляет Лоран Серве.
Ольга Германенко обеспокоена тем, что в российском здравоохранении не отстроены базовые механизмы для внедрения новых потребностей пациентов в существующие программы. «Конечно, когда мы говорим про спинальную мышечную атрофию, было бы очень хорошо иметь неонатальный скрининг, потому что мы могли бы выявлять заболевание рано, лечить до симптомов и иметь совершенно здоровых людей без симптомов СМА. Это шанс людям со СМА прожить жизнь максимально долго и полноценно, — говорит она. — Надо начинать хотя бы говорить, хотя бы пробовать, хотя бы искать варианты решения. Но пока мы не лечим пациентов с СМА, проведение скрининга новорожденных по большому счету является бессмысленным».
https://nnd.name
Жить не грех, а грех не жить.
|
| |
| |
| Лосев | Дата: Понедельник, 23.12.2019, 11:27 | Сообщение # 60 |
 Генералиссимус
Группа: Журналист
Сообщений: 5144
Репутация: 65
Статус: Offline
| Без «Спинразы». В ноябре умерли 7 детей со СМА
Без «Спинразы». В ноябре умерли 7 детей со СМАПрепарат «Спинраза» до сих пор не дошел до детей со СМА. За месяц умерли семь человек, ожидавшие терапию.
Еще в августе в России зарегистрировали первый препарат для лечения спинальной мышечной атрофии (СМА) «Спинраза», однако до сих пор ни один из пациентов не получил лечения за счет бюджетных средств. Только за ноябрь без терапии умерли семь детей.
В Общественной палате РФ прошел круглый стол «Редкий диагноз — спинальная мышечная атрофия (СМА). Приговор или жизнь?», на котором обсуждались проблемы пациентов с получением лекарств. Почему детям не выдают жизненно необходимые препараты, разбирались «Такие дела».
Лечение в 45 миллионов: кто оплатит?
Спинальная мышечная атрофия — неизлечимое генетическое заболевание, которое приводит к поражению нервной системы и постепенной атрофии мышц. Сегодня СМА диагностируется поздно, когда в организме ребенка уже произошли необратимые изменения.
Благодаря скринингу новорожденных можно было бы диагностировать заболевание на начальном этапе, а также оказывать своевременную помощь, но в российской системе здравоохранения он не считается обязательным.
В августе в четырех перинатальных центрах Москвы запустили пилотную программу скрининга новорожденных на СМА. Скрининг должен помочь выявить заболевание до появления первых симптомов и необратимых изменений в организме и добиться хорошей эффективности терапии. К 1 декабря врачи обследовали две тысячи новорожденных, но ни одного случая СМА не обнаружили.
В России нет единого учета пациентов со спинальной мышечной атрофией, отмечает заведующий лабораторией ДНК-диагностики Медико-генетического научного центра, главный внештатный специалист по медицинской генетике Минздрава Александр Поляков. Реестр ведет только фонд «Семьи СМА», и, по их данным, дорогостоящее лечение требуется 881 человеку.
Препарат, который способен остановить прогрессирование СМА, а в некоторых случаях и улучшить состояние людей с этим заболеванием, называется «Спинраза». Он появился в США еще в 2016 году. На сегодняшний день доступ к препарату колеблется от страны к стране. Практически во всех европейских странах у пациентов есть доступ к препарату. Только в отдельных странах еще действуют ограничения: например, в Хорватии, Венгрии, Норвегии и Финляндии препарат могут получить лишь пациенты до 18 лет, в Дании и Греции — исключительно люди со СМА I и II типов, в Бельгии — только те, кому не требуется постоянная вентиляция легких.
В России препарат «Спинраза» зарегистрировали 16 августа. Первый год лечения «Спинразой» стоит 45 миллионов рублей — это шесть инъекций. Дальше лечение будет стоить 20 миллионов рублей в год, и такая терапия потребуется до конца жизни пациента. Оплата лечения редкого заболевания должна идти из региональных средств, при этом еще ни один пациент не получил должного лечения с помощью этих денег.
Заместитель директора департамента лекарственного обеспечения и регулирования обращения медицинских изделий Минздрава РФ Ольга Константинова отметила, что Минздрав ознакомлен с проблемой и прикладывает все силы, чтобы ее решить. «Сейчас решается этот вопрос. Либо препарат включат в тарифы высокотехнологичной медицинской помощи, либо определенным учреждениям будет дано госзадание», — отметила Константинова.
Для того чтобы внести заболевание в список «12 высокозатратных нозологий», придется выделить на терапию пациентов со СМА порядка 37 миллиардов, тогда как общий бюджет программы составляет 56 миллиардов. «Либо мы лечим пациентов со СМА, что тоже надо определенно делать, нужно определиться с финансовыми источниками, либо мы лечим всех остальных», — признала Константинова.
«Либо мы лечим пациентов со СМА, либо всех остальных»
Представительница Минздрава также отметила, что комиссия будет рассматривать вопрос о включении «Спинразы» в перечень закупаемых за счет федерального бюджета препаратов в 2020 году. «После этого уже можно будет давать определенные задания как субъектам РФ, так и просить деньги у правительства на данное заболевание», — сказала Константинова.
С 1 июля 2019 года чуть более 40 пациентов проходят лечение по программе раннего доступа к «Спинразе» благодаря гуманитарной помощи производителя. Результат виден уже сейчас, спустя полгода. Об этом рассказала мать ребенка со СМА Анастасия Гапонова: «Я могу сказать, что видимые и значимые улучшения появились уже после четырех загрузочных доз — это первые два месяца лечения».
Это подтвердила врач-невролог из Екатеринбурга Елена Сапего. Она проходила стажировку в израильской клинике и говорила с отцом девочки со СМА. «Дочке 17 лет, и у нее СМА I типа, она провела 16 лет на искусственной вентиляции легких. Они получили семь инъекций [“Спинразы”], и папа говорит, что она смогла двигать пальцами рук. Это дает возможность ребенку управлять электромобилем и общаться в социальных сетях. Именно поэтому препарат должны получать все пациенты», — отметила Сапего.
Сейчас не до конца понятно, смогут ли участники программы раннего доступа по-прежнему получать препарат после первого года терапии, хотя Минздрав обещает, что такая возможность сохранится.
Нет времени ждать
Директор фонда «Семьи СМА», мать ребенка со СМА Ольга Германенко отметила на встрече, что ответственность за лечение редких пациентов должно брать на себя государство. «Вопросы своевременности этого лечения — это те, о которых мы должны в первую очередь подумать, особенно когда заболевание действительно угрожает жизни», — подчеркнула директор.
По данным Германенко, только за ноябрь умерли семь пациентов со СМА. «Это просто факт, что в течение месяца может погибать вплоть до такого количества детей. По большому счету очень сложно сказать, что это связано именно с отсутствием лечения. Все-таки болезнь прогрессирует, и тут могут быть разные нюансы, разные состояния погибших детей, но в том числе и отсутствие лечения как дополнительная возможность сохранить здоровье ребенка тоже будет влиять», — отметила она. Эксперт подчеркнула, что у детей со СМА нет времени ждать, когда Минздравом будут приняты резонные решения. «Мы не можем ждать еще несколько месяцев. До весны — лета мы потеряем еще порядка 20 пациентов. Готовы мы к этому?» — спросила она.
«До весны — лета мы потеряем еще порядка 20 пациентов. Готовы мы к этому?»
Директор фонда подчеркнула, что пациенты со СМА мигрируют внутри страны в более благополучные регионы, чтобы получить лечение. Некоторые даже начали переезжать за рубеж, в частности в Польшу, где сейчас лечат российских пациентов.
«Мы очень надеялись, что с регистрацией “Спинразы” ситуация изменится. 16 августа препарат был внесен в госреестр, и казалось, можно было немножечко выдохнуть, но нет. На сегодня у нас отсутствует механизм лекарственного обеспечения пациентов со СМА», — подчеркнула Германенко.
Германенко добавила, что при обращении в больницу за препаратом пациенты сталкиваются с проблемами. Врачи просто не назначают им «Спинразу», кулуарно аргументируя это следующим образом: «Дорого, у нас нет опыта введения препаратов, у нас нет специального лечебного учреждения, где могли бы наблюдаться пациенты с заболеваниями».
Сейчас фонд помогает 141 пациенту получить лекарство: «Мы вместе пишем письма, отсылаем, ждем ответа, а каждого ответа нужно ждать как минимум месяц. За получение лекарства ответственны регионы, а по факту регион придумывает причину для того, чтобы отказать либо отсрочить, а также нам пишут, что они ждут неких разъяснений от Минздрава. Мы послали письмо в Минздрав, чтобы нам разъяснили, как нам лечить этих пациентов. Министерство ответило очень четко, что на сегодняшний день полномочия по организации лекарственного обеспечения пациентов лежат на субъектах», — отметила Германенко. Ни один из 141 пациентов не добился получения лечения и продолжает отстаивать свое право на него.
Руководитель фонда подчеркнула, что СМА долгое время находилась вне видимости медицинских систем, из-за чего в регионах нет данных, сколько всего есть пациентов, где они обслуживаются и кем наблюдаются. «Прежде всего нужно понять, сколько пациентов в регионе. Второе — это определить количество нуждающихся в лечении, потому что не все пациенты будут претендовать на получение лечения. Число нуждающихся не будет четко совпадать с количеством пациентов», — перечислила она.
Также Германенко предложила построить маршрутизацию для пациентов со СМА, чтобы было понятно, какие региональные или федеральные медицинские учреждения могут инициировать терапию и кто будет наблюдать и сопровождать этих пациентов.
Третье, что необходимо сделать, уверена директор фонда, — это создать условия для лечения взрослых со СМА, потому что сегодня ими никто не занимается. «Если с детьми ситуация печальная, но хоть каким-то образом начала понемногу решаться, то со взрослыми совсем атас», — резюмировала Германенко.
Сейчас россияне готовятся к зимним каникулам, но семьям, в которых есть дети со СМА, не до праздников. «Как праздновать семьям, для которых проблема с жизненно важным лечением не решена? “Пока они празднуют — наши дети умирают” — вот что в сердцах и головах у родителей. Тем более что в период новогодних праздников ежегодно погибают от осложнений несколько детей со СМА», — подчеркнула Германенко.
takiedela.ru
Жить не грех, а грех не жить.
|
| |
| |